הגדלת חזה: טיפול בהיפוטרופיה של השד
תוכן:
הגדרה, יעדים ועקרונות
היפופלזיה של השד מוגדרת על ידי נפח שד לא מפותח ביחס למורפולוגיה של המטופלת. זה יכול להיות תוצאה של התפתחות לא מספקת של הבלוטה במהלך ההתבגרות או להתרחש בפעם השנייה עם ירידה בנפח הבלוטה (הריון, ירידה במשקל, הפרעות הורמונליות וכו'). חוסר נפח יכול להיות קשור גם לפטוזיס (חזה "צנוח" עם צניחת בלוטות, מתיחה של העור, וארולה נמוכה מדי).
"תת תזונה זו נתפסת לרוב בצורה גרועה פיזית ופסיכולוגית על ידי המטופלת, אשר חווה זאת כהתקפה על הנשיות שלה, מה שמוביל לשינוי בביטחון העצמי ולעיתים לחולשה עמוקה, שעלולה להגיע לתסביך של ממש. זו הסיבה שההתערבות מציעה להגדיל את נפח השד, הנחשב קטן מדי, באמצעות השתלת תותבות. »
ההתערבות יכולה להתבצע בכל גיל מגיל 18 שנים. חולה קטין בדרך כלל אינו נחשב כשיר לניתוח. עם זאת, הדבר אפשרי במקרים של היפופלזיה חמורה או בהקשר של שחזור כמו שדיים צינוריים או שד אגנזיס. מטרה אסתטית גרידא זו אינה יכולה להיות מכוסה על ידי ביטוח בריאות. רק כמה מקרים נדירים של אגנזיס אמיתי של השד (חוסר מוחלט בהתפתחות השד) יכולים לפעמים לקוות למעורבות של הביטוח הלאומי לאחר הסכמה מוקדמת.
שתלי חזה הנמצאים בשימוש כיום מורכבים מקליפה וחומר מילוי. המעטפה עשויה תמיד מאלסטומר סיליקון. מצד שני, התותבות נבדלות בתוכן, כלומר בחומר המילוי שבתוך הקליפה. שתל נחשב למילוי מראש אם חומר המילוי נכלל במפעל (ג'ל ו/או סרום פיזיולוגי). לכן, טווח הנפחים השונים נקבע על ידי היצרן. שתלים מנופחים במי מלח ממולאים על ידי המנתח, שיכול להתאים את נפח התותבת במידה מסוימת במהלך ההליך.
שתלי סיליקון ממולאים מראש מהדור החדש
הרוב המכריע של התותבות המותקנות כיום בצרפת וברחבי העולם ממולאות מראש בסיליקון ג'ל.
"השתלים הללו, שנמצאים בשימוש למעלה מ-40 שנה, הוכחו כבלתי מזיקים ומתאימים מאוד לסוג זה של ניתוחים, מכיוון שהם קרובים מאוד בעקביות לשדיים רגילים. הם גם עברו שינויים משמעותיים, במיוחד בסוף שנות ה-1990, כדי לתקן את הליקויים שניתן להאשים בהם. כיום, כל השתלים הקיימים בצרפת עומדים בתקנים מדויקים ומחמירים: סימון CE (הקהילה האירופית) + אישור ANSM (הסוכנות הלאומית לבטיחות תרופות ומוצרי בריאות). »
הם מורכבים מג'ל סיליקון רך המוקף במעטפת אלסטומר סיליקון עמיד למים, עמיד וגמיש שיכול להיות חלק או בעל מרקם (גס). שיפורים משמעותיים בשתלים החדשים, המקנים להם אמינות רבה יותר, מתייחסים הן לקליפות והן לג'ל עצמו:
• קונכיות, כעת בעלות קירות חזקים בהרבה, מונעות מג'ל "לדמם" החוצה (שהיה המקור העיקרי לקונכיות) והן הרבה יותר עמידות בפני שחיקה;
• ג'לי סיליקון "Sticky", שסמיכותם פחות נוזלית, מפחיתים משמעותית את הסיכון להתפשטות במקרה של קרע במעטפת.
לצד עלייה זו באמינות, הדור החדש של שתלי סיליקון מתאפיין גם במגוון הרחב של הצורות הקיימות כיום, המאפשר להתאים אותם באופן אישי לכל מקרה בודד. לכן, לצד התותבות העגולות הקלאסיות, הופיעו שתלים "אנטומיים", בעלי צדודית בצורת טיפת מים, גבוהים יותר, רחבים או בולטים פחות או יותר. מגוון גדול זה של צורות, בשילוב עם מבחר רחב של נפחים, מאפשר אופטימיזציה והתאמה של מבחר כמעט "פרטני" של תותבות למורפולוגיה של המטופל ולציפיותיו האישיות.
סוגים אחרים של שתלים
קונכיות התותבות עשויות תמיד מאלסטומר סיליקון, המילוי שונה. נכון להיום, רק שתי חלופות לסיליקון ג'ל מותרות בצרפת: סרום פיזיולוגי: מדובר במי מלח (מהווים 70% מגוף האדם). תותבות אלו יכולות להיות "מילוי מראש" (במפעל) או "מתנפחות" (על ידי המנתח במהלך הניתוח). בשל התוכן הנוזלי (ולא הג'לטיני), יש להם עקביות לא טבעית, יוצרים הרבה יותר "קפלים" מישוש, אפילו נראים לעין, ולעתים קרובות יכולים להיות קורבנות של דפלציה פתאומית ולעיתים מוקדמת. הידרוג'ל: זהו החומר האחרון שאושר על ידי Afssaps ב-2005. זהו ג'ל מימי המורכב בעיקר ממים מעובים עם נגזרת תאית. ג'ל זה, בעל עקביות טבעית יותר ממלח רגיל, נספג בגוף גם במקרה של קרע בקרום. לבסוף, ישנן תותבות שמעטפת הסיליקון שלהן מצופה בפוליאוריתן, מה שיכול לסייע בהפחתת שכיחות אירועי מעטפת.
לפני התערבות
בהתאם להקשר האנטומי הזה, להעדפות ולהרגלי המנתח ולרצונות שהביע המטופל, תוסכם על אסטרטגיה אופרטיבית. לפיכך, מיקום הצלקות, סוג וגודל השתלים וכן מיקומם ביחס לשריר ייקבעו מראש (ראה להלן). בדיקת הדם לפני הניתוח תתבצע בהתאם להוראות. הרופא המרדים יגיע לייעוץ לא יאוחר מ-48 שעות לפני הניתוח. בדיקת רנטגן של השד (ממוגרפיה, אולטרסאונד) נקבעת. מומלץ מאוד להפסיק לעשן לפחות חודש לפני וחודש לאחר הניתוח (טבק עלול לעכב את הריפוי) אין ליטול תרופות המכילות אספירין עשרה ימים לפני הניתוח. סביר להניח שתתבקש לצום (לא לאכול או לשתות דבר) במשך שש שעות לפני ההליך.
סוג הרדמה ושיטות אשפוז
סוג ההרדמה: לרוב מדובר בהרדמה כללית קלאסית שבמהלכה אתה ישן לגמרי. עם זאת, במקרים נדירים ניתן להשתמש בהרדמה "עירנית" (הרדמה מקומית מוגברת באמצעות תרופות הרגעה תוך ורידי) (בהסכמה עם המנתח והרופא המרדים). דרכי אשפוז: ההתערבות מצריכה לרוב אשפוז של יום אחד. לאחר מכן הכניסה מתבצעת בבוקר (או לפעמים יום קודם) והיציאה מותרת למחרת. עם זאת, במקרים מסוימים ניתן לבצע את ההתערבות "באופן חוץ", כלומר עם יציאה באותו היום לאחר מספר שעות של השגחה.
התערבות
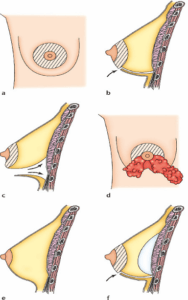
כל מנתח משתמש בטכניקה שלו ומתאים אותה לכל מקרה לגופו על מנת להגיע לתוצאות הטובות ביותר. עם זאת, אנו יכולים לשמור על העקרונות הבסיסיים הכלליים: חתכים בעור: ישנן מספר "גישות" אפשריות:
• דרכי אוויר אראולריות עם חתך בקטע התחתון של היקף העטרה או חור אופקי סביב הפטמה מלמטה (1 ו-2);
• בית השחי, עם חתך מתחת לזרוע, בבית השחי (3);
• נתיב תת שדי, עם חתך בחריץ שנמצא מתחת לשד (4). נתיב החתכים הללו תואם כמובן למיקומן של צלקות עתידיות, אשר יוסתרו אפוא בצמתים או בקפלים טבעיים.
הנחת תותבות
לאחר מעבר דרך החתכים, ניתן להחדיר את השתלים לתוך הכיסים שנוצרו. שתי עמדות אפשריות:
• premuscular, שבו התותבות ממוקמות ישירות מאחורי הבלוטה, מול שרירי החזה;
• רטרומוסקולרי, בו התותבות ממוקמות עמוק יותר, מאחורי שרירי החזה.
יש לדון עם המנתח שלך על הבחירה בין שני האתרים הללו, עם היתרונות והחסרונות שלהם. פעולות משלימות במקרה של שילובים (צניחת חזה, עטרה נמוכה) ראינו שאולי רצוי להקטין את עור השד על מנת להעלותו ("מאסטופקסי"). כריתת עור זו תגרום לצלקות גדולות יותר (סביב העטרה ± אנכית). נקזים וחבישות בהתאם להרגלי המנתח, ניתן להניח ניקוז קטן. מכשיר זה נועד לפנות דם שעלול להצטבר סביב התותבות. בסיום הניתוח מורחים תחבושת "דוגמנות" עם תחבושת אלסטית. בהתאם למנתח, לגישה ולצורך האפשרי בליווי הליכים נוספים, ההליך יכול להימשך בין שעה לשעתיים וחצי.
לאחר ההתערבות: תצפית אופרציונלית
המהלך שלאחר הניתוח יכול לפעמים להיות כואב בימים הראשונים, במיוחד עם שתלים בנפח גדול ובמיוחד כשהם מונחים מאחורי השרירים. משככי כאבים המותאמים לעוצמת הכאב ייקבעו למשך מספר ימים. במקרה הטוב, המטופל ירגיש תחושת מתח חזקה. בצקת (נפיחות), אכימוזה (חבורות) וקושי להרים את הידיים שכיחים בשלבים המוקדמים. התחבושת הראשונה מוסרת לאחר מספר ימים. לאחר מכן הוא מוחלף בתחבושת קלה יותר. לאחר מכן, במשך כמה שבועות, ניתן להמליץ על לבישת חזייה ביום ובלילה. ברוב המקרים, התפרים הם פנימיים ונספגים. אחרת, הם יימחקו לאחר מספר ימים. יש לחזות החלמה עם הפסקה בפעילויות למשך חמישה עד עשרה ימים. רצוי להמתין חודש עד חודשיים לחידוש פעילות הספורט.
РЕЗУЛЬТАТ
כדי להעריך את התוצאה הסופית, נדרשת תקופה של חודשיים עד שלושה חודשים. זהו הזמן הנדרש לשד להחזיר את הגמישות ולייצב את התותבות.
"הניתוח אפשר לשפר את נפח וצורת החזה. צלקות בדרך כלל מאוד לא בולטות. הגידול בנפח השד משפיע על הצללית הכללית, ומספק חופש גדול יותר בלבוש. בנוסף לשיפורים הפיזיים הללו, לשיקום הנשיות המלאה והשלמה יש לרוב השפעה מועילה מאוד ברמה הפסיכולוגית. »
מטרת הפעולה הזו היא שיפור, לא שלמות. אם הרצונות שלך מציאותיים, התוצאה אמורה לרצות אותך מאוד. יציבות התוצאה ללא קשר לגיל התותבות (ראה להלן) ולמעט התרחשות של שינוי משמעותי במשקל, נפח השד יישאר יציב בטווח הארוך. עם זאת, בכל הנוגע לצורתו ו"החזקתו" של השד, השד ה"מורחב" יהיה נתון, כמו שד טבעי, להשפעות כוח המשיכה והזדקנות בקצבים שונים בהתאם לגיל ואיכות התמיכה בעור, כמו כמו גם נפח השד. שתלים.
חסרונות התוצאה
לפעמים כמה פגמים עשויים להתרחש:
• אסימטריה של נפח שיורי, שתוקנה בצורה לא מלאה למרות שתלים בגדלים שונים; • קשיחות רבה מדי עם גמישות וניידות לא מספקות (במיוחד עם שתלים גדולים);
• מראה מלאכותי במקצת, במיוחד בחולים רזים מאוד, עם נראות מוגזמת של קצוות התותב, במיוחד במקטע העליון;
• רגישות למגע של שתלים תמיד אפשרית, במיוחד עם עובי קטן של כיסוי הרקמה (עור + שומן + ברזל) המכסה את התותבת (במיוחד עם שתלים גדולים).
• תיתכן עלייה בפטוזיס בשד, במיוחד בעת שימוש בשתלים גדולים. במקרה של חוסר שביעות רצון, חלק מהליקויים הללו ניתנים לתיקון על ידי תיקון כירורגי לאחר מספר חודשים.
שאלות אחרות
הריון/הנקה
לאחר התקנת תותבות השד מתאפשר הריון ללא כל סכנה לא למטופלת ולא לילד, אך מומלץ להמתין לפחות חצי שנה לאחר ההתערבות. לגבי הנקה, זה גם לא מסוכן וברוב המקרים נשאר אפשרי.
מחלות אוטואימוניות
המאמרים המדעיים הבינלאומיים הרבים מאוד שבוצעו בקנה מידה גדול בנושא זה הוכיחו פה אחד כי הסיכון לסוג זה של מחלה נדירה בחולים עם שתלים (במיוחד מסיליקון) אינו גבוה יותר מאשר באוכלוסיית הנשים הכללית.
שיניים תותבות וסרטן
– עד לאחרונה, מצב המדע הציע שהשתלת תותבות שד, כולל סיליקון, אינה מעלה את הסיכון לחלות בסרטן השד. זה אכן עדיין המצב בסוגים הנפוצים ביותר של סרטן השד (אדנוקרצינומות, שאינן עולות בשכיחותן עם תותבת שד.
עם זאת, בהקשר של בדיקת סרטן לאחר ההשתלה, הבדיקה הקלינית והמישוש עלולים להיפגע, במיוחד במקרה של מעטפת פריפרוסטטית או סיליקונומה. באופן דומה, נוכחות של שתלים עלולה להפריע לביצוע ולפענוח של בדיקות ממוגרפיה, אשר יש לבצע באופן קבוע. לכן, עליך לציין תמיד שיש לך שתלים בחזה. לפיכך, בהתאם למקרה, ניתן להשתמש בטכניקות רדיולוגיות מיוחדות מסוימות (הקרנות ספציפיות, תמונות דיגיטאליות, אולטרסאונד, MRI וכו'). בנוסף, במקרה של ספק אבחנתי לגבי סרטן השד, יש לדעת כי נוכחות של תותבות עשויה לדרוש בדיקה פולשנית יותר לקבלת ודאות אבחנתית.
- לימפומה אנפלסטית של תאים גדולים (ALCL) הקשורה להשתלת חזה (ALCL-AIM) היא צורה קלינית יוצאת דופן שעברה התאמה אישית לאחרונה. יש לחפש ישות זו רק במקרה של סימנים קליניים מוכחים (פליט פריפרוסטטי חוזר, אדמומיות בחזה, הגדלת חזה, מסה מוחשית). לאחר מכן יש צורך לבצע הערכה סנולוגית מדויקת כדי להבהיר את אופי הנגע. בכמעט 90% מהמקרים, מצב זה הוא בעל פרוגנוזה טובה מאוד והוא נרפא בדרך כלל על ידי טיפול כירורגי מתאים, בשילוב הוצאת התותבת והקפסולה הפריפרוטטית (קפסולקטומיה כוללת וטוטלית). בכ-10% מהמקרים הפתולוגיה חמורה יותר ומצריכה טיפול בכימותרפיה ו/או הקרנות בצוות המתמחה בטיפול בלימפומות.
חיי שירות של שתלים
גם אם נוכל לראות שחלק מהמטופלות שומרות את השתלים שלהן במשך כמה עשורים ללא שינויים גדולים, אין להתייחס למיקום של תותבות שד כמשהו סופי "לכל החיים". לפיכך, מטופל עם שתלים עשוי לצפות שיצטרך להחליף את התותבות ביום אחד על מנת לשמור על השפעה חיובית. לשתלים, יהיו אשר יהיו, תוחלת חיים בלתי מוגבלת שאינה ניתנת לאומדן מדויקת מכיוון שהיא תלויה בתופעת הבלאי בקצב משתנה. לכן, לא ניתן להבטיח את חיי השירות של שתלים. עם זאת, יש לציין כי השתלים מהדור החדש עשו התקדמות משמעותית מבחינת חוזק ואמינות. מהשנה העשירית, יהיה צורך להעלות את השאלה של החלפת תותבות כאשר מופיע שינוי של העקביות.
תצפית
חשוב מאוד להזמין את הבדיקות על ידי המנתח למשך מספר שבועות ולאחר מכן חודשים לאחר ההשתלה. לאחר מכן, הימצאות שתלים אינה פוטרת מהשגחה רפואית שגרתית (פיקוח גינקולוגי ובדיקת סרטן השד), גם אם אינה מצריכה בדיקות נוספות הקשורות לפיקוח זה. עם זאת, חשוב ליידע את הרופאים השונים שיש לך תותבות בשד. התייעצות עם מנתח פלסטי לגבי שתלים מומלצת כל שנתיים-שלוש, אך מלבד מעקב זה חשוב קודם כל להגיע ולהתייעץ ברגע שמתגלה שינוי באחד השד או בשניהם. או לאחר פציעה קשה.
סיבוכים אפשריים
הגדלת חזה באמצעות תותבות, על אף שמבוצעת מסיבות אסתטיות בלבד, היא בכל זאת הליך כירורגי של ממש הכרוך בסיכונים הקשורים לכל הליך רפואי, מינימלי ככל שיהיו. יש להבחין בין סיבוכים הקשורים בהרדמה לבין סיבוכים הקשורים בניתוח: בכל הנוגע להרדמה, במהלך הייעוץ החובה לפני הניתוח, הרופא המרדים מודיע בעצמו למטופל על סיכוני ההרדמה. כדאי לדעת שהרדמה, באשר היא, גורמת לתגובות בגוף שלעיתים בלתי צפויות ונשלטות פחות או יותר בקלות. עם זאת, בסיוע רופא מרדים-מחיאה מוכשר העובד בהקשר כירורגי באמת, הסיכונים הפכו נמוכים מאוד מבחינה סטטיסטית. אכן יש לזכור כי טכניקות, חומרי הרדמה ושיטות ניטור עשו התקדמות אדירה במהלך שלושים השנים האחרונות, ומציעות בטיחות מיטבית, במיוחד כאשר ההתערבות מתבצעת מחוץ לחדר המיון ובאדם בריא; באשר למחווה הכירורגית, בבחירת מנתח פלסטי מוסמך ומוכשר שהוכשר להתערבות מסוג זה, אתה מגביל את הסיכונים הללו ככל האפשר, אך לא מבטל אותם לחלוטין. בפועל, הרוב המכריע של פעולות הגדלת חזה המבוצעות במסגרת הכללים עוברות ללא בעיות, המהלך שלאחר הניתוח פשוט והמטופלות מרוצות לחלוטין מתוצאותיהן. עם זאת, לפעמים עלולים להתרחש סיבוכים במהלך ההתערבות, שחלקם קשורים לניתוחי חזה, ואחרים קשורים ספציפית לשתלים:
סיבוכים הטמונים בניתוח חזה
• אפפוזיות, זיהום-המטומה: הצטברות הדם סביב התותבת היא סיבוך מוקדם שיכול להתרחש בשעות הראשונות. אם זה חשוב, אז עדיף לחזור לחדר הניתוח כדי לפנות את הדם ולעצור את הדימום במקום מוצאו;
- תפליט זרומי: הצטברות נוזל לימפה סביב התותב היא תופעה שכיחה למדי, המלווה לרוב בבצקת משמעותית. זה פשוט מביא לעלייה זמנית בנפח השד. נעלמת באופן ספונטני ובהדרגה;
- זיהום: נדיר לאחר ניתוח מסוג זה. לא ניתן לפתור את זה עם טיפול אנטיביוטי בלבד ולאחר מכן מצריך בדיקה כירורגית לניקוז והסרת השתל למשך מספר חודשים (הזמן הנדרש להתקנת תותבת חדשה ללא סיכון). ניתן לציין גם שלוש צורות ספציפיות אחרות של זיהום:
- זיהום "שקט" מאוחר: זהו זיהום עם מעט תסמינים וללא ביטוי ברור בבדיקה, שלעיתים יכול להופיע מספר שנים לאחר ההשתלה;
- מורסות מיקרו: לעתים קרובות מתפתחות במקום התפר וחולפות במהירות לאחר הסרת החוט המופלל וטיפול מקומי;
- הלם סטפילוקוקלי רעיל: מקרים נדירים ביותר של תסמונת זיהומית כללית חמורה זו דווחו.
• נמק עורי מתרחש כתוצאה מחמצן לא מספיק של רקמות עקב אספקת דם לא מספקת מקומית, שעלולה להיגרם ממאמץ יתר, המטומה, זיהום או עישון רב במטופל. זהו סיבוך נדיר מאוד אך מסוכן, שכן במקרים קיצוניים הוא עלול להוביל לחשיפה מקומית של התותבת, במיוחד בשל התפצלות התפרים. לעיתים קרובות נדרש ניתוח רוויזיה, לעיתים מצריך הסרה זמנית של השתל.
• ריפוי חריגות תהליך הריפוי כרוך בתופעות אקראיות למדי, לפעמים קורה שבטווח הארוך הצלקות אינן בלתי נראות כצפוי, אשר לאחר מכן יכולות לקבל מגוון היבטים: מורחבים, נסוגים, מולחמים, היפר- או היפופיגמנטים, היפרטרופיים. (נפוח) או אפילו קלואיד בלבד.
• שינוי הרגישות. הם תכופים בחודשים הראשונים, אך לרוב נסוגים. עם זאת, במקרים נדירים עלולה להימשך מידה מסוימת של דיססתזיה (הפחתה או רגישות מוגברת למגע), במיוחד באזור העטרה והפטמה. • גלקטורריאה/פליטת חלב דווחו מקרים נדירים מאוד של גירוי הורמונלי לא מוסבר לאחר ניתוח וכתוצאה מכך זרימת חלב ("גלקטוריה") עם נוזלים מדי פעם סביב התותב.
• Pneumothorax נדיר, דורש טיפול מיוחד.
סיכונים הקשורים לשתלים
• היווצרות "קפלים" או הופעת "גלים"היות והשתלים גמישים, יתכן שהקליפה שלהם תתקמט, וניתן להרגיש את הקפלים הללו או אפילו להיראות מתחת לעור במצבים מסוימים, מה שיוצר רושם של גלים. תופעה זו נפוצה בעיקר בקרב מטופלים רזים וניתן לטפל בה באמצעות ליפומודלינג, הכולל מריחת שכבת שומן דקה מתחת לעור השד על מנת "להסוות" את השתל.
•"פגזים
התגובה הפיזיולוגית, הנורמלית והקבועה של גוף האדם לנוכחות גוף זר היא לבודד אותו מהרקמות הסובבות על ידי יצירת קרום אטום המקיף את השתל ונקרא "הקפסולה הפריפרוטטית". בדרך כלל, מעטפת זו דקה, גמישה ולא בולטת לעין, אך קורה שהתגובה מתעצמת והקפסולה מתעבה, הופכת לסיבית ונסוגה, סוחטת את השתל, ואז נקראת "הקליפה". בהתאם לעוצמת התופעה, הדבר עלול להוביל ל: התקשות פשוטה של השד, לעיתים התכווצות מעצבנת, אפילו עיוות גלוי עם גלובוליזציה של התותב, מה שמוביל במידה קיצונית במצב קשה, כואב, פחות או יותר. אזור אקסצנטרי. פיברוזיס נסוג זה הוא לעתים משנית להמטומה או זיהום, אך ברוב המקרים התרחשותה נותרת בלתי צפויה כתוצאה מתגובות אורגניות אקראיות.
בשנים האחרונות חלה התקדמות רבה בכל הנוגע לטכניקה הכירורגית, אך בעיקר בתכנון ובניית שתלים, וכתוצאה מכך הפחתה משמעותית ביותר בקצב ובעוצמת ההזחה. במידת הצורך, ניתוח חוזר יכול לתקן התכווצות כזו על ידי חיתוך הקפסולה ("קפסולוטומיה").
• קרע ראינו ששתלים אינם קבועים. לכן, עם הזמן, ייתכן אובדן אטימות של הקליפה. זה יכול להיות נקבוביות פשוטה, חרירים, סדקים או אפילו חורים אמיתיים. במקרים נדירים מאוד, זו עלולה להיות תוצאה של טראומה חמורה או ניקור בשוגג, ולעתים קרובות יותר, תוצאה של בלאי מתקדם של הקיר בגלל זקנה. בכל המקרים, זה מוביל לתוצאה אפשרית של מוצר מילוי התותב, עם השלכות שונות בהתאם לאופי של תוכן זה:
- עם מלח או הידרוג'ל נספג, ניפוח חלקי או מלא, נצפתה דפלציה מהירה או מהירה;
– עם ג'ל סיליקון (לא נספג), הוא נשאר בתוך הממברנה המבודדת את התותבת. אז זה עשוי לתרום למראה של גוף הספינה, אבל זה גם עלול להישאר ללא השלכות ולהיעלם לחלוטין. עם זאת, במקרים מסוימים, שהפכו נדירים בהרבה (במיוחד, בשל "הידבקות" טובה יותר של ג'לים מודרניים), ניתן לראות חדירה הדרגתית של הג'ל לרקמות שמסביב. הקרע של התותב מצריך לרוב התערבות להחלפת השתלים.
• מיקום לא תקין, חוסר יישור מיקום לא תקין או חוסר יישור משני של השתלים, שמשפיע לאחר מכן על צורת השד, יכול לפעמים להצדיק תיקון כירורגי.
• סיבוב למרות שסיבוב של תותב "אנטומי" נדיר יחסית בפועל, זה אפשרי תיאורטית ועלול להשפיע על התוצאה האסתטית.
• דפורמציה של דופן בית החזה. במקרים נדירים, תותבות מכוסות סיבי שנותרו במקומן לפרקי זמן ארוכים עלולות "להדפיס" לתוך הרקמות ולהותיר עיוות בדופן החזה שקשה לתקן בהסרה.
• סרום פריפרוסטטי מאוחר. במקרים נדירים מאוד, עלול להיווצר תפליט מאוחר סביב התותב. תפליט מאוחר שכזה, במיוחד אם הוא קשור לחריגות קליניות אחרות של בלוטת החלב, דורש הערכה סנולוגית על ידי רדיולוג סנולוגי. הערכת הבסיס תכלול אולטרסאונד עם ניקור תפליט. הנוזל המובא בדרך זו יהיה נושא למחקר בחיפוש אחר תאי לימפומה. ממוגרפיה דיגיטלית ו/או MRI עשויות להיות נחוצות בהתאם לתוצאות בדיקות הפריפרוטזה הראשונות של סיבי (קפסולקטומיה) המאפשרות לביופסיה לחפש את הלימפומה האנפלסטית של תאים גדולים (ALCL-AIM) הנדירה מאוד הקשורה לשתל השד.
השאירו תגובה